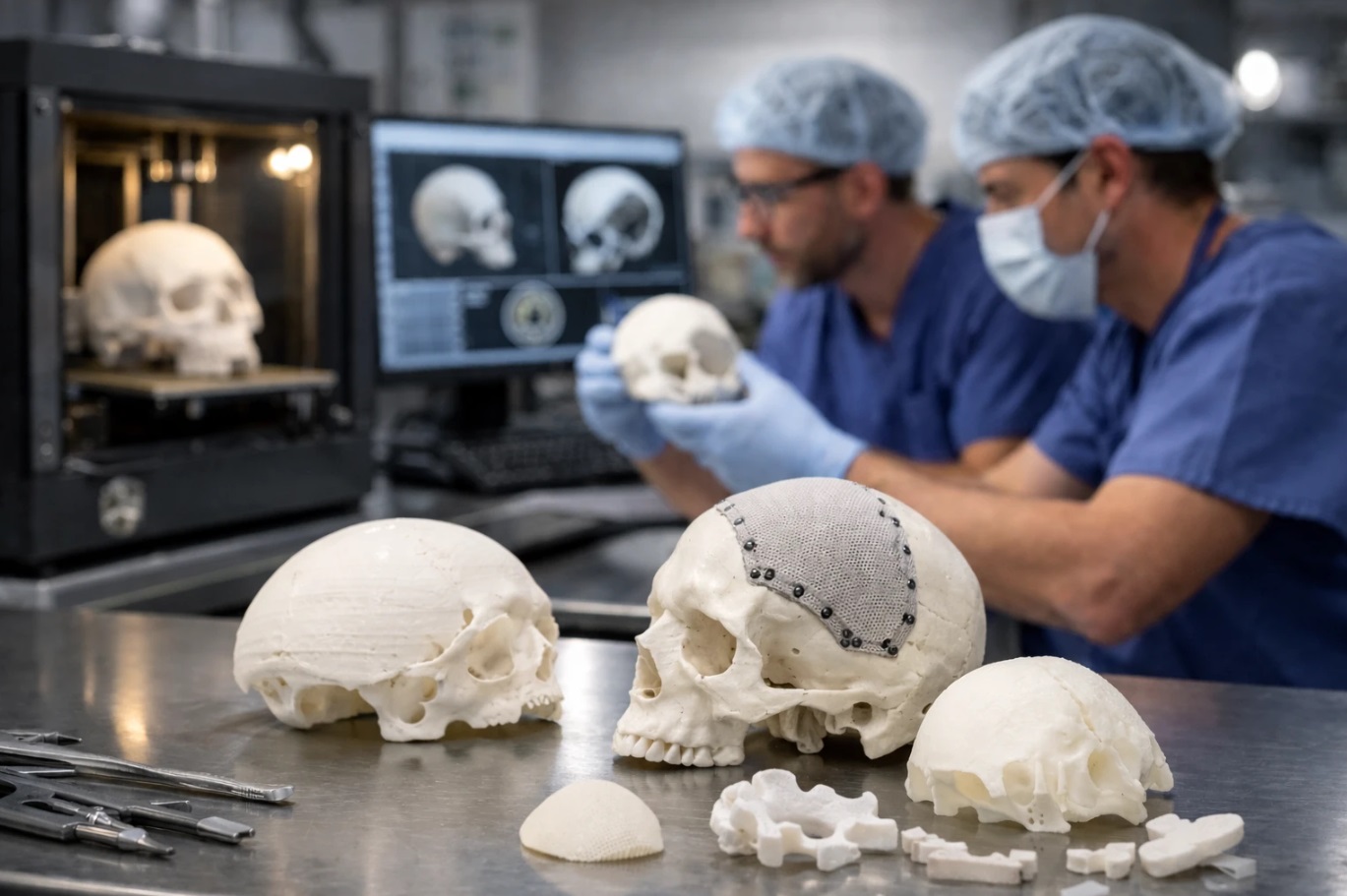
Бойові ушкодження черепа — це не просто складні клінічні випадки, а випробування для всієї системи нейрохірургічної допомоги. Вибухові поранення, масштабні дефекти кісткової тканини, ризики інфекцій та повторних втручань вимагають рішень, які виходять за межі традиційної реконструкції. Саме тому Біодрук та інші розробники високотехнологічних медичних рішень сьогодні формують новий стандарт у відновній нейрохірургії. Коли мета лікування — не лише зберегти життя, а повернути пацієнтові анатомічну цілісність, функціональність і впевненість у собі, персоналізовані імплантати, створені за технологією 3D-друку, стають інструментом якісно іншої медицини.
Нова специфіка бойових краніальних травм
Вогнепальні та осколкові поранення черепа суттєво відрізняються від цивільних травм. Вибухова хвиля спричиняє множинні фрагментації кістки, великі дефекти та нерівномірні втрати тканин. Часто ушкодження супроводжуються інфекційними ускладненнями, що вимагає етапного лікування та відкладеної реконструкції.
Класичні методи – використання стандартних титанових пластин або автотрансплантатів – не завжди забезпечують точне відновлення анатомії. Нерівномірне прилягання може створювати додатковий тиск, викликати дискомфорт або косметичні дефекти. Для пацієнтів, які проходять тривалий шлях реабілітації, це має не лише фізичне, а й психологічне значення. Саме тут виникає потреба в індивідуальному рішенні.
Як працює 3D-друк у нейрохірургії
Процес починається з високоточної комп’ютерної томографії. Отримані дані перетворюються на цифрову модель черепа, де фахівці відтворюють відсутній фрагмент з урахуванням симетрії та анатомічних особливостей пацієнта.
Далі створюється віртуальний імплантат, який проходить моделювання навантажень і перевірку відповідності. Після затвердження модель друкується з біосумісних матеріалів – найчастіше це медичний титан або полімер PEEK, що має близькі до кістки механічні властивості.
Важливо, що хірург отримує можливість попередньо “приміряти” імплантат у цифровому середовищі. Це дозволяє:
- скоротити тривалість операції;
- зменшити крововтрату;
- мінімізувати ризик інтраопераційних ускладнень;
- підвищити точність фіксації.
У контексті нейрохірургії міліметри мають критичне значення, адже будь-яке відхилення може впливати на внутрішньочерепний тиск та безпеку мозкових структур.
Переваги персоналізованої реконструкції
Індивідуальні імплантати забезпечують анатомічно точне прилягання, що позитивно впливає на розподіл механічного навантаження. Це зменшує ризик ускладнень та повторних втручань.
Серед ключових переваг:
- відновлення природного контуру черепа;
- кращий естетичний результат;
- скорочення періоду госпіталізації;
- швидша соціальна адаптація пацієнта;
- зниження ймовірності відторгнення.
Для військових, які повертаються до цивільного життя, це означає не лише фізичне відновлення, а й повернення впевненості.
Мультидисциплінарна модель та український досвід
Сучасна реконструкція черепа — це командна робота. Нейрохірург, щелепно-лицевий хірург, анестезіолог та біомедичний інженер працюють як єдина система. Виробництво імплантатів всередині країни скорочує терміни виготовлення та підвищує доступність технології.
Водночас розвиток напрямку супроводжується викликами: необхідністю сертифікації виробів, стандартизації протоколів та забезпечення фінансування складних реконструктивних втручань. Проте тенденція очевидна — 3D-друк поступово переходить із категорії інновацій у категорію клінічного стандарту.
Перспективи: біоінженерія та штучний інтелект
Подальший розвиток пов’язаний із впровадженням алгоритмів штучного інтелекту для автоматизованого моделювання дефектів та прогнозування навантажень. Системи на основі машинного навчання вже дозволяють автоматизувати аналіз КТ-даних, формувати тривимірні моделі дефектів із високою геометричною точністю та прогнозувати розподіл механічних навантажень після імплантації. Це відкриває можливість не лише відтворювати анатомію, а й математично оцінювати довгострокову стабільність конструкції.




