21 червня в Україні відзначається День медичного працівника. Цього року через пандемію COVID19 до медиків у суспільстві більше уваги. Їм дякують за роботу, на їх підтримку влаштовують флеш-моби, концерти, про них знімають відеоматеріали, уряд аплодує їм стоячи.
Разом з тим, медикам, які опинилися, так би мовити, на першій лінії боротьби із коронавірусною інфекцією, довелося поборотися ще й за свої права – за доплати, захист, елементарне ставлення.
Не применшуючи заслуг і самовідданості медиків, які витягували пацієнтів іноді, будьмо відвертими, з того світу, долаючи новий вірус, все ж, варто сказати, що медики інших спеціальностей дещо відійшли на другий план і в інформаційному полі, і в увазі суспільства.
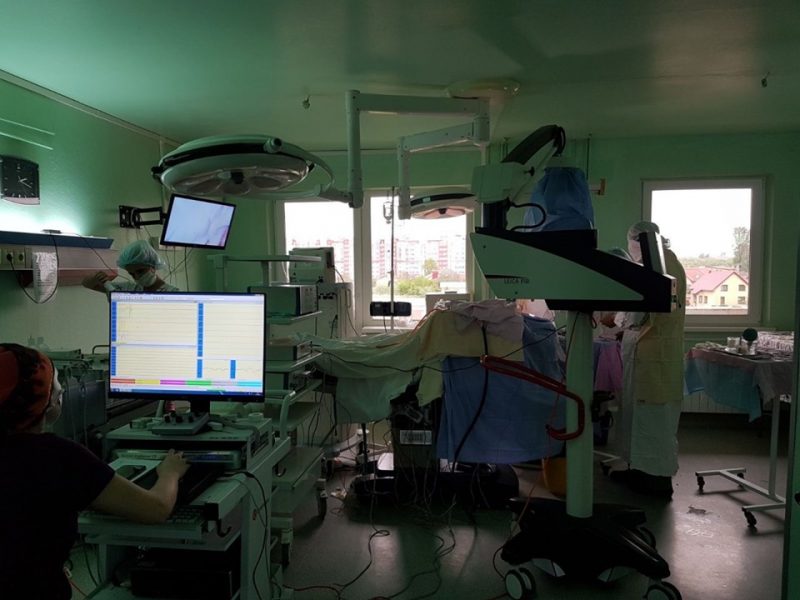
На цьому тлі майже непоміченою пройшла інформація про те, що у відділенні нейрохірургії Івано-Франківської обласної клінічної лікарні провели дві унікальні операції з видалення пухлин головного мозку. Відтепер Івано-Франківськ серед небагатьох обласних центрів, де пацієнтів оперують за методом інтраопераційного нейрофізіологічного моніторингу (ІОНМ). В обох цих випадках були високі ризики ускладнень, оскільки пухлини були розташовані у функціональних зонах мозку. Саме тому вибір методу оперування в цих ситуаціях був особливо важливий.

Операції провів нейрохірург обласної лікарні Андрій Мартин (на фото).
ПІК поспілкувався з лікарем про цю унікальну методику, і не тільки про неї.
Як виявилося, для нейрохірургів у світі це звичайна буденна практика, більше того, такі операції без протоколу ІОНМ (інтраопераційного моніторингу) за кордоном просто заборонені. В Україні ж цей метод все ще не доступний.
ПІК. Вітаємо. Розкажіть, будь ласка, коротко про цей метод. В чому його особливість і унікальність?
Андрій Мартин. Коротко, напевно, не вдасться, але все ж спробую. Відомо, що мозок – це складна система, яка керує діяльністю всього людського організму.
Щоби була зрозумілішою суть нашої роботи, варто сказати, що мозок посилає до різних ділянок організму і отримує від них електро-хімічні імпульси. Так він спілкується з нашим тілом. Рухає руками, ногами, наказує легеням дихати, серцю качати кров, очам бачити, вухам чути, а артикуляційному апарату говорити. Якщо десь стається збій, зв’язок втрачається, і відповідна частина організму перестає функціонувати.
Іноді такою причиною може стати пухлина. Її можна видалити, однак зробити це не так просто. Адже до неї треба добратися. А на шляху цієї пухлини є різні ділянки мозку, відповідальні за ті чи інші функції організму. Велика проблема під час операції – диференціація зон мозку. Коли треба видаляти пухлину, ми не можемо сказати, яку зону можна рухати, а яку ні. Ці ділянки треба обійти так, щоби не зачепити і не пошкодити їх. Тому у світі придумали технологію інтраопераційного нейромоніторингу – ІОНМ.
ПІК. Як це виглядає на практиці?
Андрій Мартин. До операції людині на все тіло ставлять спеціальні датчики-електроди. Простими словами – голки, які вставлені в м’язи, шкіру, в різні ділянки тіла. Під час операції людині вводять неглибокий наркоз. Він дозволяє працювати нервам та реагувати м’язам, та нам «прострілювати» нерви. Тобто, під час операції ми спеціальним апаратом пускаємо імпульси і ловимо відповіді. І так бачимо зони мозку, які відповідають за функціонування тих чи інших ділянок тіла. Ті місця, де немає реакції, ми називаємо функціонально неактивними зонами. І через ці допустимі «коридори» ми працюємо. Тому що ми маємо не просто забрати пухлину, а максимально зберегти функцію мозку. Це свого роду вищий пілотаж, вищий рівень нейрохірургії.
Найвищий рівень нейромоніторингу і картування мозку – це картування мови. Звісно, робиться це тільки під час тих операцій, де працюють на зоні мови. А у майбутньому також картування психіки людини. Перевірити ці функції мозку так, як управління руками чи ногами неможливо.
Тому хворого будять під час операції. У повну свідомість. Це так звана анестезія пробудження. Перед тим його серйозно готують психологічно, щоби у людини під час пробудження не виникла паніка. Після пробудження ми показуємо пацієнтові картинки, він відповідає на питання, називає предмети, може слухати музику і т. д., а ми спеціальними щупами торкаємося певних ділянок мозку.
І коли щуп торкається центру розуміння чи формування мови, ми це бачимо, бо процес гальмується. Ось ці зони і є центрами мови які треба не пошкодити при операції. Ми уже теж провели вдало одну таку операцію у нас в ОКЛ із пробудженням пацієнта.
ПІК. Все це, вочевидь, дуже складно і потребує неабиякої підготовки персоналу, а також дорогої техніки?
Андрій Мартин. На сьогоднішній день в обласній лікарні ми створили одне із кращих в Україні нейрохірургічних відділень із своєю спеціалізованою нейрореанімацією що дозволяло робити складні операції. Наше відділення одне із провідних в Україні. Ми робимо дуже великий спектр операцій на мозку. Лише окремі відділення в Україні можуть робити такі складні операції. Відтепер у цьому списку є і Прикарпаття.
Коли я прийшов 27 років тому на роботу, можна було почути таку фразу після операції – «добре, що живий». Сьогодні так не можна працювати. Операції передує тривала передопераційна підготовка: МРТ, КТ, 3D-реконструкція та навігація. Нейрохірургія – це складна мікрохірургія: це мікроскопія, ендоскопія, навігація, операційний моніторинг. Вартість такої операційної за кордоном біля мільйона євро. Ми поступово із адміністрацією лікарні, закуповували нове обладнання та інструментарій, частину допомагали фонди і спонсори.
Технічне оснащення – це дуже болюча тема. Держава не може потягнути такі серйозні витрати. Але лікувати людину, яка часто не говорить, та перебуває без свідомості, треба тільки за допомогою кругло добового сучасного моніторингу. Я завжди повторюю своїм колегам та лікарям із районних та міських установ – «Людині треба надавати допомогу на найвищому рівні, або відправляти туди, де робиться це найкраще». Ми говоримо про мозок. Тут помилки не може бути.
У нас не можна пробувати. Бо або ми це вміємо робити, або не вміємо. Кожна помилка – це життя. Через це всі розмови про якісь опорні лікарні у районах – це трохи смішно. Такі серйозні захворювання як захворювання головного мозку не можуть лікуватися «трошки». Або 100% оснащення, або ніяк. Наприклад, щоби оперувати аневризму головного мозку, ми витратили більше 6 років на впровадження цієї технології.
ПІК. А фахівці?
Андрій Мартин. Медичні кадри – це найбільше багатство нашої української медицини, які треба зберегти. На мою думку, це буде основна проблема при реформуванні медицини сьогодні. На жаль, спеціалізована медицина зараз не дуже береться до уваги. Навчання спеціаліста – це велика праця, терпіння, забирає велику кількість часу та коштів. А, крім того, фахівця треба втримати на роботі. Ми стараємося зберегти колектив добрим відношенням до кожного та повагою.
Дуже скоро приватні клініки заберуть до себе кращих спеціалістів. І з чим тоді залишаться державні лікарні, важко сказати. Таке переживають практично всі країни Європи. Тому має бути достойна зарплата. Щоби медик не надав просто послуги, а віддавався весь лікуючи хворого.
ПІК. Власне, в цьому контексті, цікаво, наскільки доступними є такі складні операції, які ви робите. Вони дорогі, вочевидь. Адже, не секрет, що без грошей сьогодні до лікарні не варто йти. Пацієнт має принести багато чого із собою.
Андрій Мартин. Так, операції дорогі. А точніше, дороговартісні. Затрати на них високі. На розхідні матеріали. Але це не означає, що ми вибираємо – кому робити, а кому ні. Наше відділення єдине такого роду ургентне на всю область. До нас поступають різні пацієнти, що називається «з вулиці». І тут не стоїть питання, кого рятувати. Людина повинна прийти, і її мають вилікувати. Ми оперуємо всіх.
Звісно, Забезпечення страждає. Бо не можна дати на одну сферу, а на іншу не дати. Дещо ми маємо, дещо, на жаль, пацієнт мусить придбати. Це пережиток радянської медицини, якого треба позбуватися. Тому нам варто розвивати страхову медицину. Щоби можна було надати людині максимально на високому рівні допомогу, а не з того, що нам дали. Тому так є, що мусиш виходити з того, що є.
Ніхто не змушує пацієнта платити, ніхто не каже – не заплатиш – вмирай. Є речі, коли немає можливості піти в інший заклад чи поїхати лікуватися в іншу країну. Тому треба, щоби в кожній області в Україні можна було отримати кваліфіковану допомогу.
Але ми мусимо говорити людям правду – що ми можемо, чого не можемо і головне – чому не можемо. І тому реформа має бути такою, що ми маємо сказати – зараз ми можемо надати пакетом допомогу на такі і такі спеціальності. Але повністю і на дуже високому рівні. На це у нас є кошти. На наступний рік ми додамо кошти і зможемо робити на високому рівні ще інші напрямки. А якщо ми будемо дробити по трохи там, трохи там, то нічого з того не буде.
ПІК. Зараз через пандемію COVID19 багато уваги медикам, одні їм дякують, інші нарікають. Але таке враження, що інші хвороби і лікарі інших спеціальностей відійшли на другий план. Вам так не здається? Ви не відчули зменшення уваги до вас?
Андрій Мартин. Ми біля хворих з різними захворюваннями. Багато наших колег захворіли на вірус і одужали. Пандемія торкнулася так чи інакше кожного. Для нас, медиків, коронавірус – це одне із захворювань, яке треба лікувати. Поряд із туберкульозом, інсультом, інфарктом чи черепно-мозковою травмою. Ми щодня працюємо під «ковідом». Медицина – це фанатизм.
Розмовляв Орест Борисікевич.
Читайте також:
На Прикарпатті загострюється інтрига щодо призначення гендиректора обласної дитячої лікарні
Ваш гороскоп на тиждень: з 22 до 28 червня 2020
Підписуйтесь на нашу сторінку у Facebook, Instagram , Youtube та Telegram
Оперативні новини у TELEGRAM



